整形外科
足の症状・疾患
扁平足(へんぺいそく)
概要
-
土踏まず(内側アーチ)が低下した状態で、子どもから大人まで幅広く見られる足部のアライメント異常です。
主な症状
-
●長時間歩くと足裏・土踏まずが痛い
●立ち仕事で疲れやすい
●外反母趾や膝痛の原因となることも
治療方法
-
足底アーチを支えるオーダーメイドのインソール(足底板)を作成し、足の裏にある3つのアーチ(内側縦アーチ、外側縦アーチ、横アーチ)を補正して足のバランスを整えることで、足元を安定させ、足部への負担を軽減します。
さらに、足やふくらはぎ(下腿筋群)の筋力トレーニングやストレッチを行うことで、足の機能を改善し、再発予防にもつながります。
よくあるご質問
-
Q1. 扁平足は自然に治りますか?
A. 子どもの場合は成長とともに改善することもありますが、大人では自然に治ることは少ないです。
Q2. 痛みがなくても治療は必要ですか?
A. 痛みがなくても放置すると外反母趾や膝痛の原因になることがあります。早めにインソールやリハビリで予防することが大切です。
Q3. 手術が必要になることはありますか?
A. ほとんどの方はインソールやリハビリで改善します。重度で日常生活に大きな支障がある場合に手術が検討されます。
文責・監修 金田 卓也

外反母趾(がいはんぼし)
概要
-
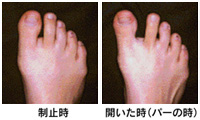
足の親指が外側に曲がり、付け根の関節が出っ張ってくる変形性疾患です。中高年の女性に多く、幅の狭い靴や扁平足、遺伝的要因が関係します。
主な症状
-
●靴に当たって親指の付け根が痛む
●長時間歩くと痛みや疲労感
●親指が2番目の指を押して変形が進行
治療方法
-
痛みを和らげるために装具やオーダーメイドのインソールの作成ができます。また、足趾や足底筋のトレーニング(タオルギャザーなど)を取り入れて、足部の機能を改善し、負担を軽減することが大切です。
よくあるご質問
-
Q1. 外反母趾は遺伝しますか?
A. 足の形やアーチの崩れやすさは遺伝の影響を受けることがあり、遺伝的要素が関与することが知られています。
Q2. 手術しないと治りませんか?
A. 初期ならインソールや装具、足のトレーニングで進行を抑えられます。強い痛みや変形が進んだ場合に手術を考えます。
Q3. ヒールやパンプスは履いてもいいですか?
A. 長時間履くと悪化しやすいので控えめが望ましいです。足先が広めで柔らかいスニーカーがおすすめです。
厚底の靴はクッション性があり負担を減らせますが、重すぎると逆効果なので「軽くて足に合うもの」を選ぶことも大切です。
文責・監修 金田 卓也
足底腱膜炎(そくていけんまくえん)
概要
-
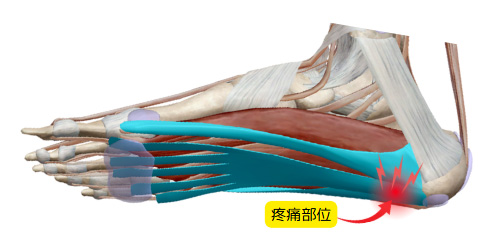
かかとの骨から足指にかけて伸びる足底腱膜に炎症が生じる疾患です。立ち仕事、ランニング、肥満などが原因となります。
主な症状
-
●朝起きて最初の一歩が強く痛む
●かかとや土踏まずの鋭い痛み
●長時間の立位や歩行で悪化
治療方法
-
エコー評価を行い、必要に応じてハイドロリリース(筋膜リリース)注射を施行します。足底アーチを補正するためのインソール処方を行い、ふくらはぎや足底のストレッチやリハビリを進めます。
よくあるご質問
-
Q1. 朝の一歩目が特に痛いのはなぜですか?
A. 寝ている間に足底腱膜が硬くなり、起きて体重をかけた瞬間に引っ張られるためです。
Q2. ランニングは続けても大丈夫ですか?
A. 痛みが強いときは控える必要があります。症状が落ち着けばインソールやストレッチで再発を防ぎながら運動を再開できます。
Q3. どんな治療をしますか?
A. インソールでアーチを支え、ふくらはぎや足裏のストレッチを行います。強い炎症があるときは注射も併用します。
足指グーパー運動
椅子に座り、足を床につけて行います。足の指をしっかり握るように「グー」を作ったあと、大きく開いて「パー」にします。
この運動を繰り返すことで、足のアーチを支える筋肉が鍛えられ、疲れにくい足づくりに役立ちます。
★ 10〜20回を目安に、無理のない範囲で続けてみましょう。
文責・監修 金田 卓也
足関節捻挫・靱帯損傷
概要
-
スポーツや段差でのつまずきなどによる足首の捻り外傷です。軽い捻挫と思って放置すると、靱帯が緩んで再発しやすくなることがあります。
主な症状
-
●外くるぶし周囲の腫れ・痛み
●歩行時や階段での不安定感
●繰り返す捻挫、足首のぐらつき
治療方法
-
エコーやレントゲンで損傷の範囲を確認し、必要に応じてMRIを追加して精密に評価します。
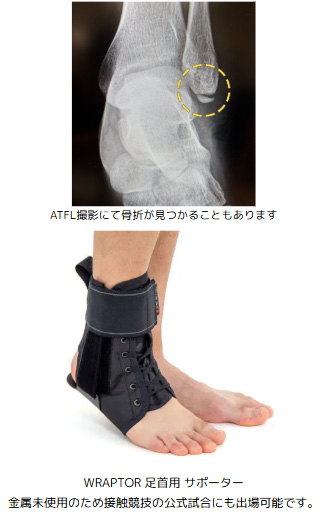
またATFL撮影したレントゲン画像から腓骨遠位端骨折が見つかることもあります。
診断に基づきサポーター、ギプスなどで足関節を安定させ、炎症が治まった段階から周囲筋の筋力とバランスを取り戻すためのリハビリを段階的に行います。
足関節の専用装具(WRAPTOR)も提供しており競技復帰や日常生活への早期復帰を強力にサポートしています。
よくあるご質問
-
Q1. 捻挫は自然に治りますか?
A. 軽度でも靱帯が緩んだまま残ることがあり、再発しやすくなります。リハビリで安定性を回復させることが大切です。
Q2. 何度も捻挫するのはなぜですか?
A. 靱帯や周囲の筋肉の支えが弱くなり、足首が不安定になるためです。リハビリで強化する必要があります。
Q3. 捻挫をしたらまずどうすればいいですか?
A. まずは「PEACE & LOVE」の考え方に沿った対応を行いましょう。
PEACE(受傷直後)
● P:Protection(保護)
捻った直後は、さらに痛めないように運動を控え、患部を保護します。無理な歩行は避けましょう。
● E:Elevation(挙上)
患部を心臓より高く上げて、腫れを防ぎます。寝るときや休むときに枕などを使って足を高く保ちましょう。
● A:Avoid anti-inflammatory modalities(抗炎症薬の使用を避ける)
NSAIDs(痛み止めの薬)やアイシングは、初期の組織修復を妨げる可能性があるため、医師と相談のうえで使用を判断します。
● C:Compression(圧迫)
弾性包帯などで軽く圧迫し、腫れを抑えます。ただし、強く巻きすぎないよう注意が必要です。
● E:Education(正しい知識)
早く治すためには、安静だけでなくリハビリも重要です。必要に応じて医師に相談し、最適な回復方法を知っておきましょう。
LOVE(回復期)
● L:Load(負荷)
無理のない範囲で徐々に荷重をかけることが、回復を早めます。痛みの出ない範囲で日常動作から始めましょう。
● O:Optimism(前向きな気持ち)
前向きな気持ちは回復の促進にもつながります。不安なことがあれば医師にご相談ください。
● V:Vascularisation(循環促進)
軽い有酸素運動やリハビリは血流を促し、治癒を助けます。医師や理学療法士の指導のもとで行いましょう。
● E:Exercise(運動療法)
関節可動域や筋力を回復させるため、段階的な運動療法が必要です。再発予防のためにも、専門的なリハビリが効果的です。
ポイント:冷やすより“動かす”が現代の基本方針
以前は「RICE(安静・冷却・圧迫・挙上)」が推奨されていましたが、現在では過度な安静やアイシングが治癒を遅らせる可能性があるとされており、「PEACE & LOVE」が新しいスタンダードになっています。
● P:Protection(保護)
捻った直後は、さらに痛めないように運動を控え、患部を保護します。無理な歩行は避けましょう。
● E:Elevation(挙上)
患部を心臓より高く上げて、腫れを防ぎます。寝るときや休むときに枕などを使って足を高く保ちましょう。
● A:Avoid anti-inflammatory modalities(抗炎症薬の使用を避ける)
NSAIDs(痛み止めの薬)やアイシングは、初期の組織修復を妨げる可能性があるため、医師と相談のうえで使用を判断します。
● C:Compression(圧迫)
弾性包帯などで軽く圧迫し、腫れを抑えます。ただし、強く巻きすぎないよう注意が必要です。
● E:Education(正しい知識)
早く治すためには、安静だけでなくリハビリも重要です。必要に応じて医師に相談し、最適な回復方法を知っておきましょう。
LOVE(回復期)
● L:Load(負荷)
無理のない範囲で徐々に荷重をかけることが、回復を早めます。痛みの出ない範囲で日常動作から始めましょう。
● O:Optimism(前向きな気持ち)
前向きな気持ちは回復の促進にもつながります。不安なことがあれば医師にご相談ください。
● V:Vascularisation(循環促進)
軽い有酸素運動やリハビリは血流を促し、治癒を助けます。医師や理学療法士の指導のもとで行いましょう。
● E:Exercise(運動療法)
関節可動域や筋力を回復させるため、段階的な運動療法が必要です。再発予防のためにも、専門的なリハビリが効果的です。
ポイント:冷やすより“動かす”が現代の基本方針
以前は「RICE(安静・冷却・圧迫・挙上)」が推奨されていましたが、現在では過度な安静やアイシングが治癒を遅らせる可能性があるとされており、「PEACE & LOVE」が新しいスタンダードになっています。
文責・監修 金田 卓也
疲労骨折(ひろうこっせつ)
概要
-
疲労骨折とは、同じ部位に繰り返し負荷がかかることで、骨に小さなひび(微細な骨折)が生じる状態です。
激しい運動や急激な練習量の増加、柔軟性の低下、筋力不足などが原因となります。
特に成長期のスポーツ選手や、体の使い方が未熟な初心者に多く見られます。
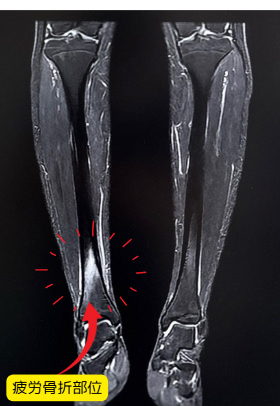
好発部位は脛骨(すねの骨)、中足骨(足の甲の骨)、腓骨、肋骨、腰椎(腰の疲労骨折)などでスポーツの種類によって異なります。
主な症状
-
●運動時に痛みが出る(最初は軽いが徐々に悪化)
●押すとピンポイントで痛む
●安静時はあまり痛くないが、運動すると再び痛む
●痛い側をかばってフォームが崩れる
治療方法
-
レントゲンやエコー、MRI、CTなどを用いて診断します。初期の段階では画像に写らないこともあるため、問診や圧痛の場所が診断の手がかりになります。
基本的には運動量の制限や安静が最も重要です。
痛みが落ち着いた後は、再発予防のために体幹や股関節まわりの柔軟性・筋力のバランスを整えるリハビリを行います。
当院では、スポーツ障害に精通した整形外科専門医が診察を行い、無理なく競技復帰ができるようサポートしています。
必要に応じて、精密検査や専門医療機関への紹介も対応可能です。
よくあるご質問
-
Q1. 疲労骨折はどんな人に多いですか?
A. 成長期の部活動を頑張っているお子さんや、急に運動量を増やした方に多く見られます。
Q2. 運動を続けながら治せますか?
A. MRIなどで骨の状態を確認し、骨がしっかり癒合してくるまでは安静が必要です。
ただし、大会などでどうしても休めない場合は、選手一人ひとりの心のケアも大切にしながら参加させることもあり、医師と相談し無理のない方法を一緒に考えていきます。
Q3. 再発を防ぐにはどうすればいいですか?
A. 練習量を調整し、体幹や股関節まわりの柔軟性・筋力を整えることが予防になります。
特に下腿(すね)の疲労骨折では扁平足が背景にあることが多く、インソールでアーチを補正することが有効です。オーダーメイドのインソールを使うことで足への負担を減らし、再発予防にもつながります。
文責・監修 金田 卓也

症状をお選びください






